Jak oddaje się krew
Przed udaniem się do RCKiK lub Oddziału Terenowego należy być wypoczętym i wyspanym. Samą donację powinien poprzedzać lekkostrawny posiłek, nie zawierający zbyt wielu tłuszczów, a także powinno spożywać się dużą ilość płynów (woda, soki z owoców). Powinno się ponadto unikać nadmiernego wysiłku fizycznego.
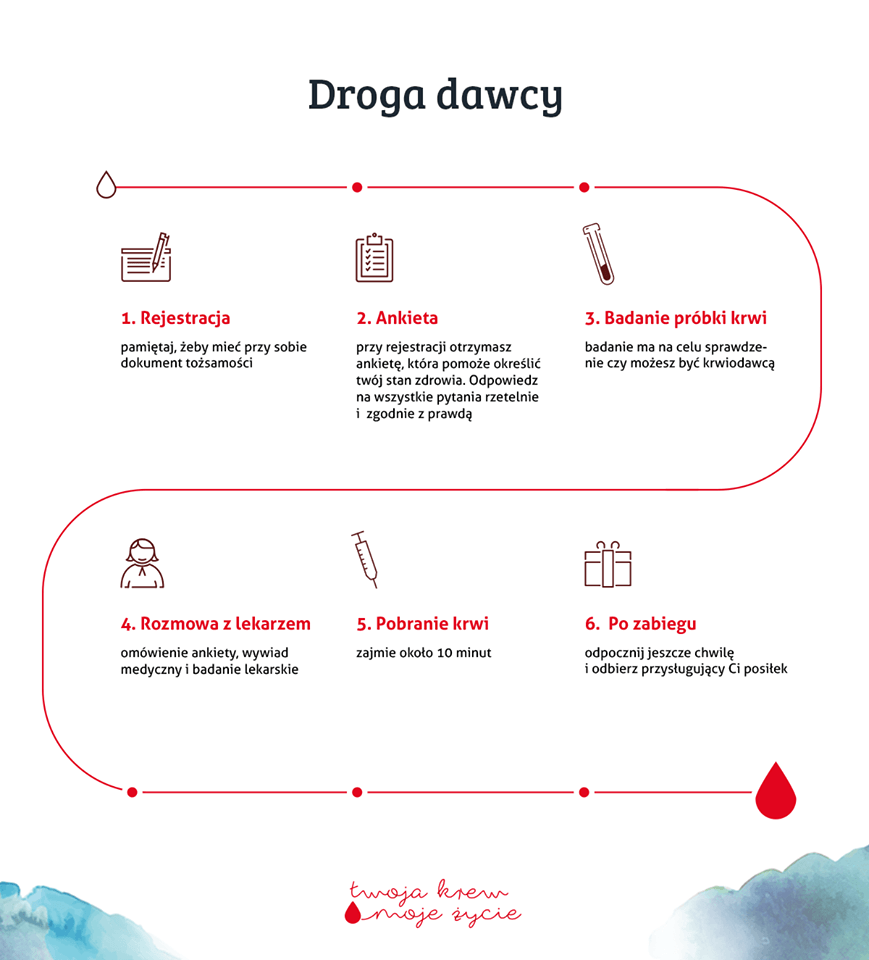
- Rejestracja potencjalnego dawcy: przy rejestracji osoba chcąca oddać krew otrzyma specjalnie przygotowany do tego celu kwestionariusz (ankietę), który pozwoli ocenić ogólny stan zdrowia. Konieczny jest dokument tożsamości ze zdjęciem, numerem PESEL i adresem zamieszkania (który z kolei będzie weryfikowany na każdym kolejnym etapie). Od krwiodawców wymaga się, aby kwestionariusz został wypełniony zgodnie z sumieniem i posiadaną wiedzą, a wszystkie zawarte w nim informacje o przebytych chorobach i obecnym stanie zdrowia były prawdziwe. Ma to na celu ochronę zdrowia dawcy i jednocześnie zapewnieniu bezpieczeństwa biorcy krwi.
- W pracowni analiz lekarskich lub stanowisku do badania poziomu hemoglobiny zostanie pobrana próbka krwi w celu przeprowadzenie wstępnych badań (morfologii).
- Gabinet lekarski:
- ocenie zostaną poddane informacje zawarte w kwestionariuszu (ankiecie) dla dawców krwi,
- przeprowadzany jest wywiad lekarski,
- dawca poddawany jest badaniu przedmiotowemu uwzględniającemu wyniki pomocniczych badań diagnostycznych, a także sprawdzane są:
- wiek (Dawcą może by osoba w wieku od 18 do 65 lat. W wyjątkowych przypadkach lekarz może wyrazić zgodę na oddanie krwi przez osobę powyżej 65 roku życia lub poniżej 18 roku życia. Dawcy pierwszorazowi do 60 roku życia, powyżej tego wieku po uzyskaniu pisemnej zgody lekarza podstawowej opieki zdrowotnej, jednak ostateczną decyzję podejmuje lekarz kwalifikujący.)
- wygląd ogólny (dyskwalifikowane są osoby, których wygląd ogólny może wskazywać na pozostawanie pod wpływem alkoholu, narkotyków lub leków oraz nadmierne pobudzenie psychiczne)
- masa ciała (nie może być niższa niż 50 kg)
- temperatura ciała (mierzona pod pachą; nie powinna przekraczać 37 °C)
- tętno (powinno być miarowe o częstotliwości od 50 do 100 uderzeń na minutę)
- ciśnienie tętnicze (wartości ciśnienia nie powinny przekraczać: 180 mm Hg dla ciśnienia skurczowego i 100 mm Hg dla ciśnienia rozkurczowego)
- węzły chłonne (sprawdzany jest stan obwodowych węzłów chłonnych przede wszystkim szyjnych, karkowych, nadobojczykowych i pachowych. Ich powiększenie stanowi przeciwwskazanie do pobrania krwi aż do wyjaśnienia przyczyny powiększenia)
- zmiany skórne (okolica miejsca wkłucia do żyły powinna być wolna od jakichkolwiek zmian chorobowych)
- kwalifikacja (lub jej brak) do oddania krwi.
- Uzupełnienie płynów w organizmie: od momentu zakwalifikowania do poboru krwi, dawca powinien uzupełnić płyny w organizmie. W tym celu otrzymuje kawę, herbatę lub wodę. W przypadku donacji płytek krwi dawca może otrzymać do spożycia wodę z rozpuszczonym wapnem musującym.
- Donacji krwi pełnej lub jej składników na specjalnie do tego celu przystosowanym stanowisku. Zabieg trwa od kilku do kilkudziesięciu minut, w zależności od metody oddawania krwi.
- Krótka regeneracja sił. Ubytek ten w większości przypadków nie powoduje żadnych odczuć. Jednak dla bezpieczeństwa dawcy, po zakończeniu donacji, przez pewien czas należy pozostać na miejscu celem regeneracji sił. Każdy dawca opuszczając punkt poboru krwi otrzymuje posiłek regeneracyjny o wartości kalorycznej 4500 kcal (np. czekolady). Po oddaniu krwi należy stosować się do zaleceń lekarza lub personelu fachowego pobierającego krew. Miejsce wkłucia, przy ręce wyprostowanej w łokciu należy odpowiednio długo (ok. 3-4 minut) trzymać uciśnięte; tego dnia nie należy nosić w tej ręce ciężarów. Niezastosowanie się do powyższych wskazówek narazi dawcę na powstanie krwiaka lub zasinienie w miejscu wkłucia. Ponadto w dniu oddania krwi należy unikać pośpiechu i energicznych ćwiczeń fizycznych. Starać się nie przebywać w zbyt gorących i dusznych pomieszczeniach.
- Na prośbę dawcy wystawiane jest:
- zaświadczenie usprawiedliwiające nieobecność w pracy, szkole czy uczelni,
- w uzasadnionych przypadkach wypłacany jest zwrot kosztów poniesionych na przejazd do danego miejsca poboru krwi,
- kopia wyników badań.
Metody oddawania krwi
W krwiobiegu dorosłego człowieka krąży około 5-6 l krwi. Częstotliwość, rodzaj i objętość donacji ustala lekarz kierując się ogólnym stanem zdrowia dawcy. Jeżeli nie zaleci inaczej, pobierana jest następująca ilość krwi lub jej składników:
- Metoda konwencjonalna — dawca oddaje krew pełną w ilości 450 ml w czasie od 5 do 12 minut. Krew pełna może być pobrana nie częściej niż 6 razy od mężczyzn i 4 razy od kobiety w ciągu roku. Przerwa po oddaniu krwi pełnej wynosi co najmniej 8 tygodni.
- Metoda plazmaferezy automatycznej — dawca oddaje tylko osocze (plazmę) w ilości 600 ml w czasie około 40 minut. Osocza metodą automatycznej plazmaferezy można pobrać nie więcej niż 25 litrów w ciągu roku od jednego dawcy. Przerwa po oddaniu osocza wynosi co najmniej 2 tygodnie.
- Metoda trombaferezy i leukaferezy — dawca oddaje tylko wybrane elementy komórkowe krwi (płytki w ilości 250-300 ml w czasie 45-60 minut; krwinki białe w ilości 250-500 ml w czasie od 2 do 3 godzin) w odstępach nie krótszych niż 4 tygodnie. Zabiegi trombaferezy i leukaferezy można wykonać do 12 razy w ciągu roku, a przerwa między nimi wynosi co najmniej 4 tygodnie.
Zabiegi aferezy: plazmaferezy i trombaferezy można wykonać miesiąc po oddaniu krwi pełnej. Zabieg leukaferezy wykonuje się tylko na specjalne zamówienie szpitali. Dawca musi poddać się stymulacji farmakologicznej (podanie leków) w celu uzyskania większej ilości granulocytów we krwi obwodowej. Podczas akcji poza Centrum Krwiodawstwa, najczęściej pobierana jest tylko krew pełna metodą konwencjonalną.
Tymczasowa dyskwalifikacja
| POWÓD DYSKWALIFIKACJI | OKRES DYSKWALIFIKACJI |
|---|---|
| Okres miesiączkowania i 3 dni po zakończeniu | |
| Zabieg usunięcia zęba, leczenie przewodowe i inne drobne zabiegi chirurgiczne | 7 dni |
| Leczenie zęba, wizyta u stomatologa | 24h |
| Większe operacje i inne zabiegi medyczne wykonywane sprzętem wielokrotnego użytku i przebiegające z naruszeniem ciągłości skóry lub błon śluzowych | 6 miesięcy |
| Wykonanie tatuażu, przekłuwaniu ucha itp. | 6 miesięcy |
| Zabieg akupunktury (chyba, że akupunktura została wykonana igłami do akupunktury jednorazowego użytku przez wykwalifikowanego lekarza) | 6 miesięcy |
| Kontakt z obcą krwią (kontakt śluzówki z krwią lub ukłucie igłą) | 6 miesięcy |
| Zażywanie aspiryny lub leków zawierających kwas acetylosalicylowy | 5 dni (od ostatniego zażycia) |
| Zabieg endoskopii z użyciem fiberoendoskopu (np. gastroskopia, kolonoskopia, artroskopia) | 6 miesięcy |
| Ostre choroby (np. układu pokarmowego, moczowego, oddechowego) | do pełnego wyleczenia |
| Leczenie antybiotykami | 14 dni (od zakończenia leczenia) |
| Okres, gdy wartość ciśnienia nie mieści się w granicach 90/60 – 180/100 mm Hg, tętno pomiarowe 50-100/min | |
| Gruźlica i otrzymanie od lekarza ftyzjatry zaświadczenia o wyleczeniu | 2 lata |
| Choroby zapalne i uczuleniowe skóry, ostre stany uczuleniowe i okres odczulania, zaostrzenie przewlekłej choroby alergicznej | |
| Rzeżączka | 2 lata (od zakończenia leczenia) |
| Pobyt w krajach o dużej częstotliwości występowania nosicieli przeciwciał anty-HIV i chorych na AIDS (np. Afryka Środkowa i Zachodnia, Tajlandia) | 6 miesięcy |
| Nietypowe zmiany skórne | do czasu wyjaśnienia ich przyczyny |
| Od chwili powrotu z rejonów, gdzie endemicznie występują choroby tropikalne (jeśli wystąpiły w tym czasie objawy którejś z chorób) | 6 miesięcy |
| Od chwili powrotu z rejonów, gdzie endemicznie występuje malaria, jeśli nie wystąpiły w tym okresie objawy choroby (4 miesiące pod warunkiem negatywnych wyników badań wykonanych metodami immunologicznymi lub biologii molekularnej) | 12 miesięcy |
| Przebywanie na obszarach endemicznego występowania malarii nieprzerwanie przez 6 miesięcy. Po tym okresie ponowne zakwalifikowanie jest możliwe tylko pod warunkiem negatywnych wyników badań wykonanych metodami immunologicznymi lub biologii molekularnej | 6 miesięcy |
| Potwierdzone wyleczenie brucelozy i gorączki Q | 2 lata |
| Zakończenie leczenia i braku objawów malarii (pod warunkiem, że badania immunologiczne lub metodami biologii molekularnej dają wyniki negatywne) | 3 lata |
| Po przebyciu gorączki reumatycznej, jeśli nie wystąpiła przewlekła choroba serca | 2 lata |
| Potwierdzone wyleczenie zapalenia szpiku | 2 lata |
| Całkowite wyleczenie z toksoplazmozy | 6 miesięcy |
| Wyleczenie mononukleozy zakaźnej | 6 miesięcy |
| Poród lub po zakończeniu ciąży | 6 miesięcy |
| Przetoczenie krwi i jej składników | 6 miesięcy |
| Przeszczep ludzkich tkanek i komórek | 6 miesięcy |
| Przebyta choroba zakaźna przy uzyskaniu prawidłowych wyników badań klinicznych i laboratoryjnych | 2 tygodnie (co najmniej) |
| Przebycie grypy, zakażenia grypopochodnego i gorączce powyżej 38 °C | 2 tygodnie |
| Kontakt z chorobami zakaźnymi dyskwalifikuje na czas równy inkubacji danej choroby | zwykle 4 tygodnie |
| Bliski kontakt w warunkach domowych z chorym na wirusowe zapalenie wątroby | 6 miesięcy |
| Okres pozbawienia wolności i okres po odbytej karze więzienia | 6 miesięcy |
Okresowe szczepienia również powodują dyskwalifikację. Jest on uzależniony od rodzaju szczepionki:
- 4 tygodnie – szczepionki z osłabionymi bakteriami i wirusami przeciw BCG, odrze, różyczce, żółtej febrze, nagminnemu zapaleniu ślinianek przyusznych, nagminnemu porażeniu dziecięcemu, durowi brzusznemu, cholerze,
- 48 godzin – szczepionki z zabitymi bakteriami, reiketsjami, wirusami przeciw cholerze, durowi brzusznemu, krztuścowi, durowi plamistemu, nagminnemu porażeniu dziecięcemu,
- 48 godzin – szczepienie przeciwko wirusowemu zapaleniu wątroby typu A lub B (bez kontaktu z chorobą),
- 1 tydzień – szczepienie przeciwko wirusowemu zapaleniu wątroby typu B (bez kontaktu z chorobą),
- 3 miesiące – bierne uodparnianie surowicami odzwierzęcymi,
- 48 godzin – przyjęcie anatoksyny błonicowej i tężcowej,
- 48 godzin – przyjęcie szczepionki przeciw wściekliźnie i kleszczowemu zapaleniu mózgu, a 1 rok w przypadku ryzyka zakażenia.
Przyjmowanie leków
Przyjmowanie leków może wskazywać na istnienie choroby powodującej dyskwalifikację, dlatego należy wyjaśnić przyczynę stosowanego leczenia. Okres przyjmowania leków z wyjątkiem witamin, doustnych leków antykoncepcyjnych oraz leków hormonalnych stosowanych w okresie menopauzy. W przypadku przyjmowania innych leków, aby oddać krew należy uzyskać zgodę lekarza (np. zażywanie aspiryny lub leków zawierających kwas acetylosalicylowy dyskwalifikuje przez 5 dni od ostatniego zażycia).
Dyskwalifikacja stała
- Poważne choroby układu krążenia aktualne lub przebyte, między innymi:
- wady serca (poza wadami wrodzonymi całkowicie wyleczonymi),
- choroba niedokrwienna mięśnia sercowego,
- stan po zawale mięśnia sercowego,
- zaburzenia rytmu serca,
- niewydolność krążenia,
- miażdżyca znacznego stopnia.
- Choroby pochodzenia naczyniowo-mózgowego (np. stan po udarze mózgu).
- Poważne choroby układu pokarmowego (w tym schorzenia wątroby), oddechowego, moczowego, nerwowego (szczególnie padaczka, nawracające choroby psychiczne, organiczne schorzenia układu nerwowego oraz przewlekłe choroby OUN – ośrodkowego układu nerwowego).
- Poważne choroby skóry (np. łuszczyca).
- Choroby krwi i układu krwiotwórczego, zaburzenia krzepnięcia w wywiadzie.
- Choroby metaboliczne i układu endokrynnego, np. cukrzyca, choroby tarczycy, nadnerczy itp.
- Choroby układowe np. kolagenozy.
- Nowotwory złośliwe.
- Choroby zakaźne
- WZW typu B, WZW typu C, wirusowe zapalenie wątroby w wywiadzie,
- każda żółtaczka o niejasnej etiologii,
- babeszjoza,
- kala azar (leiszmanioza trzewna),
- Trypanosoma cruzi (gorączka Chagasa)
- promienica,
- HLTV I/II — retrowirus uważany m.in. za czynnik wywołujący białaczkę/chłoniaka z komórek T u dorosłych — występuje endemicznie w południowej Japonii i basenie Morza Karaibskiego.
- Nosicielstwo wirusa HIV oraz zespół nabytego upośledzenia odporności (AIDS).
- Przebywanie na obszarach endemicznego występowania malarii nieprzerwane przez 6 miesięcy, jeżeli wynik badań w kierunku malarii przeprowadzonych nie wcześniej niż 4 miesiące po powrocie jest dodatni lub jeśli nie wykonano tych badań.
- Przynależność do grup, które ze względu na swoje zachowania seksualne są szczególnie narażone na zakażenia poważnymi chorobami, mogącymi przenosić się drogą krwi w tym:
- narkomani,
- osoby uprawiające prostytucję,
- osoby często zmieniające partnerów seksualnych.
- Osoby mające partnerów seksualnych z wyżej wymienionych grup.
- Lekozależność, alkoholizm.
- Choroba Creutzfeldta-Jakoba u osoby lub w rodzinie.
- Kiła.
- Przebycie przeszczepu rogówki, opony twardej, leczenie kiedykolwiek hormonem wzrostu uzyskanym z ludzkich przysadek.
- Leczenie bezpłodności w latach 1965-1985 zastrzykami hormonów.
- Przebywanie w okresie od 01.01.1980 r. do 31.12.1996 r. łącznie przez 6 miesięcy lub dłużej w Wielkiej Brytanii, Francji, Irlandii.
- Zaburzenia psychiczne i zaburzenia zachowania spowodowane używaniem substancji psychotropowych.
- Każdy przypadek stosowania domięśniowo lub dożylnie leków, które nie zostały przepisane przez lekarza.
[źródło: Wikipedia]
